



・西鉄天神大牟田線 西鉄福岡(天神)駅 徒歩1分
・地下鉄 空港線・貝塚線 天神駅 徒歩1分/七隈線 天神南駅 徒歩5分
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
● | ● | ● | ● | ● | ● |
|
● | 手術 | ● | × | 手術 | × |
※火曜・金曜:午後14:00-16:00は院長手術です。その後、外来診療を行います。
※土曜:9:00~13:00(受付12:30まで)
※休診日:日祝日

病気をわずらっている方の不安を軽くし、安心感を持ってもらえる診療を目指しています。ひとりひとりの患者さんにある程度の診療時間の確保をし、手寧な説明を行い、ご安心いただいた上で、安全性の高い治療を最優先に治療します。

白内障日帰り手術や緑内障、糖尿病などの各疾患に対応した検査・診療機器も充実しております 。早期発見のためには「眼の検診」が有用です。通常 の眼底検査では解らない微細な 病変 も検出できる機器も取り扱っています。
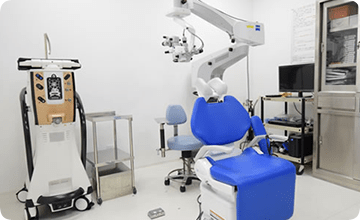
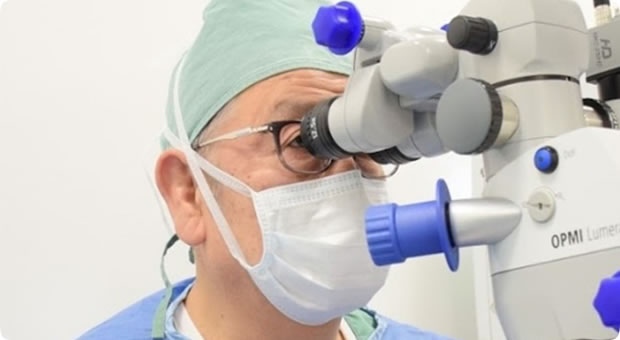
正確な診断、根拠のある説明、そして安全で効果的な治療ができるように高性能の設備機器を導入しています。手術は安心・安全な治療を目指し、外来通院で行っています。また、感染防止のため手術室は極めて衛生的な滅菌空調システムを採用しているので安心です。
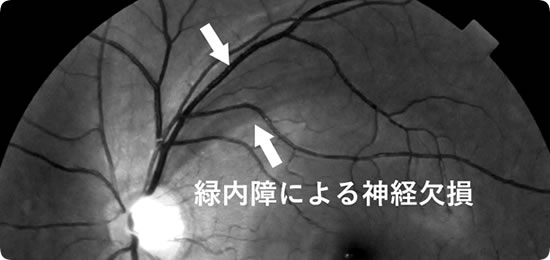
緑内障の検診と治療のご紹介です。緑内障は失明原因第 1 位の疾患です。早期発見し適切な治療を行うことが大切です。

昨今、急増している子供の近視の理解を深めるため、近視の原因やなぜ治療が必要なのか、予防や治療についてご紹介します。

レーザー治療は、レーザー光を眼に照射して病気を治療し、失明を防ぎます。レーザー治療は通常、入院の必要はありません。
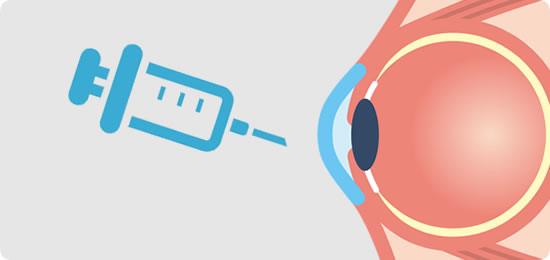
糖尿病網膜症や網膜静脈閉塞症では、視力に重要な網膜の中心に水が溜まる(黄斑浮腫)と視力がさらに低下します。抗VEGF治療は黄斑浮腫に有効な治療法の一つです。

現代は眼の酷使社会。眼精 疲労で悩む方が増えています。なぜ眼精疲労が起こるのか、対策と予防についてご紹介します。

コンタクトレンズは誤った使い方をすると、コンタクトレンズ合併症のきっかけになります。そうならないためにコンタクトレンズや眼鏡の正しい使い方や予防についてご紹介します。

当院の診療は「眼科全般の外来診療」に加え、手術は主に「日帰り白内障手術」を行っています。診断・治療機器もできるだけ最新のものを揃え、的確な診断・治療が行えるように日々努めています。残念ながら医療には限界があり、すべての病気が患者さんの思いどおりに治るわけではありません。病気は治療だけで完結するものではなく、患者さんに寄り添った医療を行って、安心してもらうことが大切だと考えています。
天神疋田眼科 院長疋田 直文
日本眼科学会認定専門医
所属:日本眼科学会、日本緑内障学会、日本眼炎症学会、日本眼科手術学会、日本白内障・屈折矯正手術学会


福岡市中央区天神1丁目6-8 天神ツインビル9階
※天神ツィンビルは渡辺通りに面し、イムズビルと大丸デパートの間にあります。
ご予約・ご相談
092-721-8307● 西鉄電車
西鉄天神大牟田線 西鉄福岡(天神)駅 徒歩1分
● 地下鉄
空港線・貝塚線 天神駅 徒歩1分
七隈線 天神南駅 徒歩5分
● バス
西鉄バス 天神大丸前 徒歩1分
当院に駐車場はありません。恐れ入りますが、最寄りの駐車場をご利用下さい。
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
● | ● | ● | ● | ● | ● |
|
● | 手術 | ● | × | 手術 | × |
※午前/9:00~13:00(受付12:30まで)
午後/14:00~18:30(受付18:00まで)
※火曜・金曜:午後14:00-16:00は院長手術です。その後、外来診療を行います。
※土曜:9:00~13:00(受付12:30まで)
※休診日:日祝日
天神疋田眼科(以下「当院」)は、個人情報保護に関する法令およびそのほかの規範を遵守します。当院が収集する個人情報とは、個人の氏名、生年月日、住所など特定の個人を識別できる情報(ほかの情報と容易に照合することで、それにより特定の個人を識別できることも含みます)をいいます。
◆個人情報の収集について
「お問い合わせ」「資料請求のお申し込み」
◆個人情報の利用目的について
当院がお客さまからいただいた個人情報は、下記目的の必要な範囲で使用いたします。
「お申し込みの確認をするため」「お問い合わせなどに対する回答や確認のご連絡のため」「サービスに関する情報をお送りするため」「さらに充実したサービスをおこなうため」
「サービスを向上させるための分析をおこなうため」「お客さまにあったサービスを提供するため」
◆個人情報の第三者への開示について
当院が取得したお客さまの個人データは、開示先、開示情報内容を特定した上で、お客様の合意がある場合を除き、原則として、いかなる第三者にも開示することはありません。
◆個人情報の管理・保護について
当院が収集したお客さまの個人情報については、適切な管理をおこない、紛失・破壊・改ざん・不正アクセス・漏洩などの防止に努めます。
◆個人情報の開示・訂正・削除について
当院の個人情報管理は万全の態勢をもちまして、正確かつ最新の状態で管理するよう努めています。また、個人情報の開示・削除については、お客さまご自身が当社までご連絡ください。但し、第三者への個人情報の漏洩を防ぐため、当該請求がお客さまご本人によるものであることが確認できた場合に限り対応いたします。
◆個人情報保護方針の改正について
当院はプライバシーポリシー(個人情報保護方針)を適宜見直し、改定していきます。改定されたプライバシーポリシーは、すみやかに当社ウェブサイトに掲載いたします。